Próchnica zębów – to powszechna dolegliwość, której nie wolno bagatelizować! Choć wiele osób boryka się z tym problemem, postęp w dziedzinie stomatologii oferuje skuteczne i dostępne metody leczenia, które mogą przywrócić zdrowie zębom. Z tego artykułu dowiesz się, jak powstaje próchnica, poznasz jej rodzaje oraz najnowsze metody leczenia. Sprawdź, jak odpowiednia profilaktyka i dbałość o higienę jamy ustnej mogą zapobiegać powstawaniu próchnicy. Z próchnicą można wygrać, a zdrowy uśmiech jest w zasięgu ręki!
Czym jest próchnica zębów?
Uważa się, że jest to jedna z najczęściej występujących chorób jamy ustnej, dotykająca osoby w każdym wieku. Próchnica zębów to proces chorobowy, który rozpoczyna się od demineralizacji szkliwa zębów i może prowadzić do poważnego uszkodzenia struktury zęba. Choć jest chorobą zakaźną i postępującą, wczesna diagnoza i odpowiednie leczenie mogą całkowicie zatrzymać ten proces. W przypadku próchnicy początkowej odpowiednie metody leczenia pozwalają nawet całkowicie cofnąć ten proces.
Zrozumienie, czym jest próchnica, jakie są jej przyczyny i wczesne objawy, to klucz do utrzymania zdrowia jamy ustnej i zapobiegania dalszym komplikacjom. Dlatego, zanim poznasz sposoby leczenia, sprawdź, jak powstaje próchnica.
Jak powstaje próchnica – przyczyny i objawy
Główną przyczyną powstawania próchnicy zębów jest działanie bakterii znajdujących się w jamie ustnej, które metabolizują cukry i węglowodany z naszej diety. Ten proces prowadzi do produkcji kwasów, które stopniowo demineralizują i osłabiają szkliwo, narażając zęby na dalsze uszkodzenia.
Bakterie, które odpowiadają za powstawanie próchnicy zębów to Streptococcus mutans i Lactobacillus. Streptococcus mutans odgrywa kluczową rolę w początkowych etapach rozwoju próchnicy, ponieważ metabolizuje cukry, tworząc kwasy, które demineralizują szkliwo zębów. Lactobacillus natomiast przyczynia się do postępowania próchnicy, zwłaszcza w jej bardziej zaawansowanych stadiach, atakując głębsze warstwy zęba po tym, jak szkliwo zostało już osłabione.
Czynniki ryzyka, takie jak niewłaściwa higiena jamy ustnej, częste spożywanie pokarmów bogatych w cukry, a także indywidualna podatność zębów, wynikająca na przykład z genetyki, mają decydujące znaczenie w rozwoju próchnicy.
Rodzaje próchnicy pod kątem stadium rozwoju
Specjaliści wskazują, że próchnica zębów jest problemem o wielu wizerunkach. Niekiedy pojawienie się jej może być niewidoczne bez zdjęcia rentgenowskiego. W innych przypadkach pojawia się nagle i szybko atakuje kilka zębów. Zanim poznasz odpowiedź, jak wyleczyć próchnicę, przyjrzyj się jej rodzajom pod kątem stadium rozwoju.
- Próchnica początkowa. Charakteryzuje się niewielkimi zmianami w szkliwie zęba, które nie są jeszcze widoczne gołym okiem. W tym stadium próchnicy zęby mogą być wrażliwe na temperaturę lub słodycze. Jest to najłatwiejsza do wyleczenia forma próchnicy, często możliwa do leczenia poprzez remineralizację.
- Próchnica powierzchniowa. Ta forma próchnicy obejmuje powierzchniowe warstwy szkliwa. Zmiany są bardziej widoczne i mogą obejmować ciemnienie czy przebarwienia. Próchnica powierzchniowa jest często leczona przez usunięcie zniszczonej tkanki i wypełnienie ubytku.
- Próchnica średnia. W tym stadium próchnica rozprzestrzenia się głębiej w zębie, osiągając zębinę, która jest mniej twarda niż szkliwo i bardziej podatna na infekcję. Próchnica średnia może wywoływać ból, szczególnie przy jedzeniu lub piciu zimnych, lub gorących napojów.
- Próchnica głęboka. Najbardziej zaawansowana forma próchnicy, która dociera do miazgi zęba, powodując silny ból i możliwe zapalenie. W tym stadium konieczne jest zazwyczaj leczenie kanałowe lub nawet usunięcie zęba.
Rodzaje próchnicy zębów ze względu na obraz kliniczny
Oczywiście klasyfikacja próchnicy zębów nie ogranicza się jedynie do jej stadium. Warto również uwzględnić obraz kliniczny, czyli sposoby rozwoju oraz specyficzne cechy choroby. Sklasyfikowanie jej w odpowiedniej grupie pomaga przystąpić do skutecznego leczenia.
- Próchnica ukryta. Charakteryzuje się tym, że zmiany próchnicze rozwijają się pod twardą, pozornie zdrową powierzchnią szkliwa. Jest to często trudne do wykrycia w rutynowym badaniu, a zauważalne jest dopiero na zdjęciach rentgenowskich.
- Próchnica aktywna. Ta forma próchnicy postępuje szybko, powodując znaczne uszkodzenia tkanki zęba w krótkim czasie. Charakteryzuje się jasnym, matowym wyglądem szkliwa i zwiększoną wrażliwością zęba zwłaszcza na skrajne temperatury.
- Próchnica pasywna. Próchnica ta rozwija się powoli i często ma twardą, błyszczącą powierzchnię. Zmiany próchnicze w tej formie mogą być stabilne przez długi czas i nie powodować szybkiego postępu choroby.
- Próchnica nawracająca. Pojawia się wokół istniejących wypełnień i koron, gdzie materiały te nie przylegają już ściśle do tkanki zęba. Jest to częsty problem, gdy wypełnienia się starzeją, tworząc wgłębienie, w której mogą gromadzić się bakterie.
Jak zapobiegać próchnicy, czyli prawidłowa higiena jamy ustnej i dieta
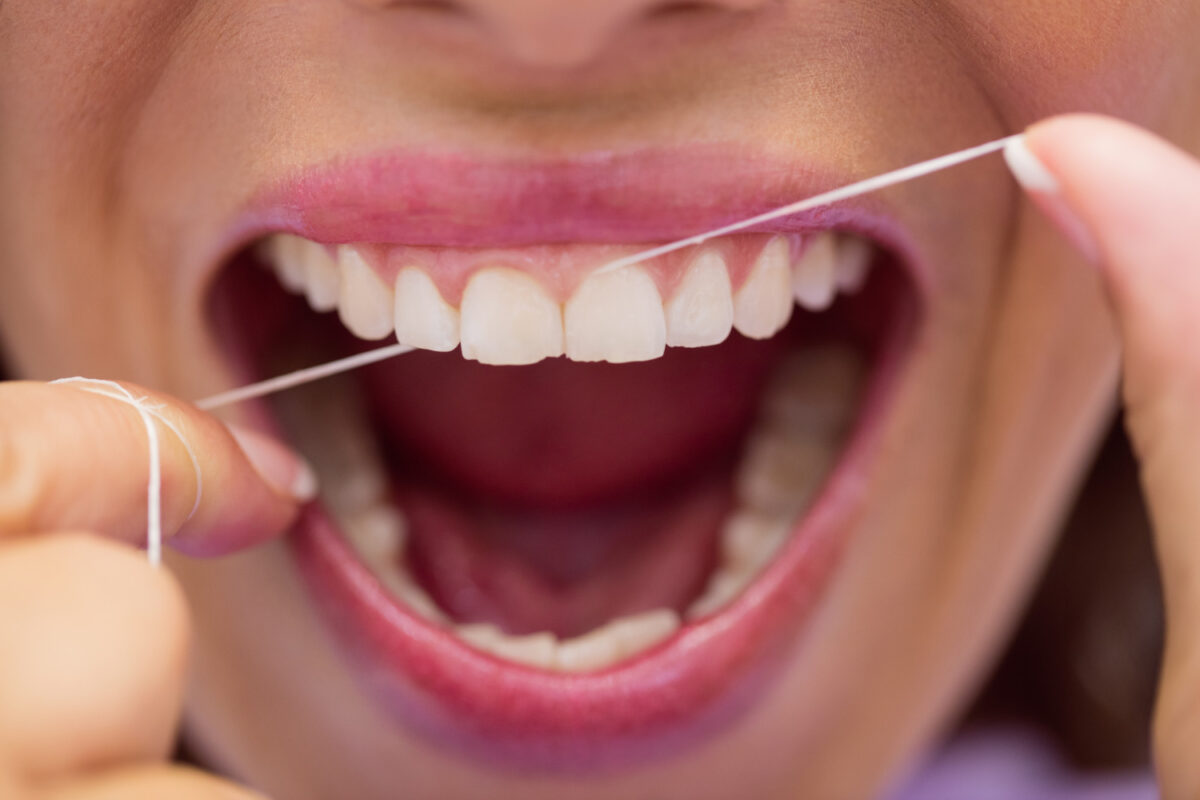
Zapobieganie próchnicy zębów opiera się przede wszystkim na dwóch filarach: odpowiedniej higienie jamy ustnej i świadomej diecie. Prawidłowa higiena jamy ustnej to nie tylko regularne szczotkowanie zębów, ale inne zabiegi higieniczne powstrzymujące rozwój bakterii. Poniżej znajdziesz 4 najważniejsze elementy troski o zęby, zanim pojawi się potrzeba na leczenie zachowawcze.
Higiena jamy ustnej
Kluczowe jest szczotkowanie zębów co najmniej dwa razy dziennie, najlepiej po każdym posiłku, przy użyciu pasty z fluorem, która pomaga w remineralizacji szkliwa. Ważne jest także stosowanie nici dentystycznych do usuwania resztek pokarmowych z przestrzeni między zębami, gdzie szczoteczka nie może dotrzeć. Dodatkowo zaleca się regularne używanie płynów do płukania jamy ustnej, które mogą redukować ilość bakterii i pomagają w utrzymaniu świeżego oddechu.
Właściwa dieta
Ograniczenie spożycia cukrów i kwasotwórczych pokarmów jest niezwykle ważne w profilaktyce próchnicy. Zamiast częstych przekąsek bogatych w cukry, warto wybierać zdrowsze alternatywy, takie jak świeże owoce, warzywa, orzechy czy pełnoziarniste produkty. Regularne spożywanie pokarmów bogatych w wapń i fosfor, takich jak mleko, ser, jogurt czy ryby, pomaga wzmocnić zęby od wewnątrz.
Profilaktyka stomatologiczna
Warto zaznaczy, że prawidłowa higiena jamy ustnej obejmuje również regularne wizyty u dentysty, co najmniej dwa razy w roku. Usuwanie kamienia nazębnego, kontrola stanu zdrowia jamy ustnej oraz wczesne wykrywanie problemów pozwalają na skuteczniejsze zapobieganie próchnicy.
Edukacja i nawyki
Świadomość zagrożeń związanych z próchnicą i wiedza o sposobach jej zapobiegania powinny być kształtowane od najmłodszych lat. Utrwalanie dobrych nawyków higienicznych u dzieci, w tym regularne szczotkowanie zębów i ograniczenie słodyczy, jest kluczowe dla zdrowia ich zębów w przyszłości.
Jak wyleczyć próchnicę – skuteczne i nowoczesne metody
Dzisiaj metody leczenia próchnicy korzystają z zaawansowanych zdobyczy technologicznych. Wszystko po to, by pacjent mógł cieszyć się uśmiechem, a zabiegi były jak najmniej bolesne. Co więcej, techniki stomatologiczne koncentrują się na maksymalnym ratowaniu uszkodzonych zębów, tak by unikać ich usuwania. Tak więc, jak wyleczyć próchnicę? Oto skuteczne metody.
Remineralizacja szkliwa
Remineralizacja to proces odwracający początkowe etapy demineralizacji szkliwa. Wykorzystuje preparaty zawierające wysokie stężenie fluoru, które zwiększają odporność szkliwa na kwasy bakteryjne, promując wchłanianie minerałów takich jak wapń i fosfor. Jest to szczególnie skuteczne w początkowym stadium próchnicy, gdy zmiany są jeszcze powierzchowne i mogą być odwrócone bez inwazyjnych metod leczenia zachowawczego.
Wypełnienie kompozytowe
Wypełnienia kompozytowe to popularna metoda leczenia zachowawczego zębów z ubytkami próchnicowymi. Kompozyt to estetyczny materiał, który można dopasować do koloru zęba, zapewniając naturalny wygląd. Proces ten obejmuje usunięcie zniszczonej tkanki zęba, a następnie wypełnienie ubytku kompozytem. Wypełnienia te są trwałe i odporne, ale wymagają dokładnego przestrzegania technik higieny jamy ustnej, aby zapobiegać powtórnemu występowaniu próchnicy.
Leczenie kanałowe
Zabieg polega na usunięciu zainfekowanej miazgi, dokładnym oczyszczeniu i dezynfekcji kanałów korzeniowych. Następnie kanały są wypełniane materiałem, który zapobiega ponownym infekcjom. Zakończenie leczenia kanałowego często wymaga nałożenia korony, aby przywrócić zębowi jego naturalną siłę i funkcję. Leczenie kanałowe jest konieczne, gdy próchnica osiąga miazgę zęba, powodując stan zapalny lub infekcję.
Lecenie laserowe
Laser pozwala na precyzyjne usuwanie zainfekowanych tkanek zęba bez konieczności wiercenia, co minimalizuje dyskomfort pacjenta. Metoda ta jest szczególnie przydatna w leczeniu próchnicy na wczesnym etapie i może być używana w połączeniu z innymi metodami leczenia. Jest metodą o zminimalizowanej inwazyjności.
Technika mikroinwazyjna ICON
Pozwala na leczenie próchnicy na bardzo wczesnym etapie bez konieczności wiercenia. Metoda ta polega na infiltracji mikroporów w szkliwie specjalnymi żywicami, które zatrzymują postęp próchnicy. Jest to szczególnie przydatne w leczeniu próchnicy międzyzębowej i na płaskich powierzchniach zębów.
Korony i mosty protetyczne
W przypadkach zaawansowanej próchnicy, gdzie znaczna część zęba została zniszczona, odbudowa za pomocą koron lub mostów protetycznych jest często najlepszym rozwiązaniem. Korony są zaprojektowane, aby nałożyć je na ząb, przywracając jego kształt, rozmiar i funkcję. Mosty są używane, gdy ubytek obejmuje jeden lub więcej zębów, opierając się na sąsiednich zębach jako na podporach.
Leczenie próchnicy a ciąża
Zabiegi koncentrujące się na leczeniu próchnicy w ciąży skupiają się przede wszystkim na bezpieczeństwie matki i nienarodzonego dziecka. Ciąża to czas, w którym kobiety są bardziej narażone na problemy z zębami i dziąsłami, co wynika z hormonalnych zmian w organizmie. Co istotne, większość standardowych zabiegów stomatologicznych, w tym leczenie próchnicy, jest uważana za bezpieczną podczas ciąży. Ważne jest jednak, aby dentysta był poinformowany o ciąży, aby mógł dostosować metody leczenia lub je odroczyć.
Warto zwrócić uwagę na konieczność zdjęć rentgenowskich. Chociaż nowoczesne promieniowanie tego typu jest uważane za stosunkowo bezpieczne, zaleca się unikanie zdjęć rentgenowskich w ciąży, o ile nie są one absolutnie konieczne. W przypadku, gdy zdjęcie jest wymagane, stosuje się odpowiednie środki ochronne, takie jak ołowiana osłona brzucha.
Jak wyleczyć próchnicę w domu i czy jest to możliwe?
Wokół tematu domowych sposobów na próchnicę narosło wiele mitów i nieporozumień. Chociaż niektóre domowe środki mogą pomóc w łagodzeniu objawów i wspieraniu zdrowia jamy ustnej, ważne jest podkreślenie, że żaden z nich nie zastąpi profesjonalnego leczenia stomatologicznego. A więc nie ma idealnych pomysłów na to, jak wyleczyć próchnicę w domu. Dla uśmierzenia bólu i złagodzenia powikłań można wykorzystać następujące sposoby:
- Płukanki wody z solą. Roztwór wody z solą może pomóc w łagodzeniu bólu i zmniejszaniu stanu zapalnego dziąseł. Sól działa antybakteryjnie i może wspomagać leczenie drobnych infekcji jamy ustnej.
- Olej goździkowy. Stosowany lokalnie, olejek goździkowy może złagodzić ból zęba dzięki swoim właściwościom znieczulającym. Jednak jego nadużywanie może prowadzić do podrażnień błony śluzowej jamy ustnej.
- Napary ziołowe. Szałwia ma właściwości przeciwbakteryjne i przeciwzapalne. Płukanki z naparu szałwii mogą pomóc w utrzymaniu zdrowia dziąseł i łagodzić drobne podrażnienia jamy ustnej.
Jak leczyć próchnicę zębów – wnioski
Próchnica zębów to problem, który może dotknąć każdego. Jednak dzięki zdobytej wiedzy jesteś teraz lepiej przygotowany do jej zapobiegania i leczenia. Praktyczne informacje zawarte w artykule pomogą Ci utrzymać zdrowy, piękny uśmiech na długie lata. Pamiętaj, że zdrowie zębów jest w Twoich rękach, a odpowiednia wiedza i dbałość o jamę ustną to najlepsza inwestycja w Twoje przyszłe samopoczucie.